Op deze pagina vindt u een globaal overzicht van de klachten en oorzaken van spataderen (varices) en de meest gebruikelijke behandelingsmogelijkheden. Het is goed u te realiseren dat bij het vaststellen van een aandoening de situatie voor iedereen weer anders kan zijn. Binnen ZorgSaam Ziekenhuis werken dermatologen en chirurgen samen. Doordat het radiologisch onderzoek en de afspraak bij de medisch specialist zo mogelijk op één dag georganiseerd worden, moet u minder vaak het ziekenhuis bezoeken. Op deze manier is het mogelijk om u zo goed en efficiënt mogelijk te behandelen aan uw spataderen.
Wanneer een huisarts u aanmeldt voor spataderonderzoek, dan wordt eerst een duplexonderzoek verricht. De dermatoloog onderzoekt u vervolgens en bespreekt haar bevindingen en het behandelplan met u.
Met een verwijsbrief van uw huisarts wordt het eerste consult en het duplexonderzoek vanuit de basisverzekering vergoed. Houd er echter rekening mee dat dit ten koste gaat van uw eigen risico. De zorgverzekeraar vergoedt niet elke spataderbehandeling. Als de behandeling van uw spataderen niet in aanmerking komt voor vergoeding, lichten wij u in over de kostprijs van verdere therapie. Als u in aanmerking komt voor een operatieve ingreep, zal de chirurg nadien het traject met u bespreken.
Wat zijn spataderen?
Spataderen zijn uitgezette en kronkelige, onder de huid gelegen, aderen. Spataderproblemen doen zich voornamelijk in de benen voor. Hier moet het bloed van de tenen via de aderen weer helemaal terug kunnen stromen naar het hart. Tijdens het lopen pompen de beenspieren het bloed uit de benen, tegen de zwaartekracht in, via de aderen richting het hart. Om te voorkomen dat het bloed daarbij naar beneden zakt, zijn er kleppen in deze aderen. We onderscheiden een oppervlakkig (onderhuids) systeem en een diep systeem van de aderen, die met elkaar in verbinding staan. In de oppervlakkige aders doen zich de meeste spataderproblemen voor.
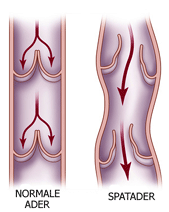
Hoe ontstaan spataderen?
Door verschillende oorzaken kunnen de kleppen in de oppervlakkige aders niet goed meer sluiten (zie tekening). Dat kan bijvoorbeeld omdat er teveel druk op de kleppen komt te staan, omdat het bloedvat wijder wordt of omdat de kleppen zelf zwak zijn aangelegd. Als de kleppen niet goed meer sluiten, wordt de druk op die kleppen in de ader groter. Hoe groter de druk, des te wijder het bloedvat, waardoor er meer kleppen bezwijken. Na verloop van tijd worden de gevolgen zichtbaar als spataderen.
Wie krijgt spataderen?
Eigenlijk kan iedereen spataderen krijgen, maar er zijn mensen die een verhoogde kans hebben op het ontstaan van spataderen:
- Mensen bij wie het in de familie voorkomt: bijv. zwakte van het steunweefsel in de wanden van de aderen.
- Zwangere vrouwen: door hormonale veranderingen en door de groter wordende baarmoeder die extra druk uitoefent op de bekken- en beenaderen.
- Mensen die veel en lang moeten (stil) staan tijdens hun werk of bezigheden.
- Trombose in de diepe beenvaten: hierdoor vindt obstructie en stuwing plaats in de vaten, ook in het oppervlakkige vatensysteem. Doordat de kleppen beschadigd zijn door de trombose, kunnen na een aantal jaren spataderen ontstaan.
Wat zijn de klachten?
Soms zijn er helemaal geen klachten, maar wordt de aanwezigheid van spataderen als storend of lelijk ervaren. Mensen met spataderen kunnen echter ook een moe en zwaar gevoel in de benen hebben. De benen kunnen opgezet zijn. Nachtelijke krampen en onrustige benen komen ook voor. Soms kan er huiduitslag ontstaan of een verkleuring (bruine vlekken), of kan er zich een aderontsteking of een spataderbloeding voordoen. In het ergste geval ontstaat er een ‘open been’: dat is een huidzweer, die maar niet wil genezen.
Duplexonderzoek
Naast lichamelijk onderzoek door de arts, is bij een aanmelding voor spataderonderzoek nader beeldvormend onderzoek gewenst, doorgaans onder de vorm van een Duplex-onderzoek. Het is een onderzoek met ultrageluidsgolven, waarbij een indruk kan worden verkregen over de doorgankelijkheid van de bloedvaten, de stroomrichting van het bloed en de functie van de kleppen. Het onderzoek is volstrekt pijnloos, onschadelijk (geen röntgenstralen) en wordt poliklinisch uitgevoerd.
Het onderzoek gaat als volgt:
Op de huid wordt een laagje gel aangebracht als geleidingsmiddel voor de geluidsgolven. Op deze gel wordt een zogenaamde ‘transducer’ geplaatst. Deze transducer bestaat uit een zend/ontvang element waarmee geluidsgolven worden uitgezonden en ontvangen. Door het tijdsverschil tussen het zenden en ontvangen, en door de sterkte van de teruggekaatste geluidsgolven kan een afbeelding gevormd worden, waarmee uw bloedvaten op een monitor zichtbaar gemaakt worden. Er ontstaat als het ware een ‘landkaart’ van de bloedvaten waarbij het mogelijk is om op dit beeld metingen te verrichten en eventuele problemen nader ‘in kaart’ te brengen. Afhankelijk van het aangevraagde onderzoek duurt het onderzoek 20-60 minuten.
Wat zijn de behandelingsmogelijkheden?
Spataderen behoeven vanuit medisch oogpunt lang niet altijd behandeld te worden.
Afhankelijk van de uitgebreidheid van de aandoening en de eventuele bevindingen bij het onderzoek, zijn er verschillende mogelijkheden van behandeling. De spataderen kunnen worden weggehaald, ‘dicht’- of ‘weggespoten’ of worden gelaserd. U kunt ze gerust missen, omdat het bloed langs een andere weg kan stromen en de spatader toch niet goed meer werkte.
1. Niet operatieve behandelingen
Steunkousen
Hierbij wordt door middel van uitwendige druk (verband of elastische kous) het ‘teruglekken’ van het bloed zoveel mogelijk tegengegaan. Het bloed wordt zo sneller en beter afgevoerd. De steunkousen mogen alleen overdag gedragen worden.
Het wegspuiten van spataderen (sclerotherapie) al dan niet onder echobegeleiding
Door het inspuiten van aethoxysclerol vloeistof in de spatader, die vervolgens wordt afgedrukt met een steunkous of drukverband, komt een reactie in de ader op gang. Deze reactie zorgt ervoor dat de ader dichtplakt. Na verloop van tijd is de spatader veranderd in een litteken en nauwelijks meer te zien. Het lijkt dus of hij is ‘weggespoten’. Het inspuiten van de vloeistof gebeurt met een heel dun naaldje en vaak zijn er meerdere prikjes nodig. Door deze prikjes onder echo-begeleiding te doen kan de plaats van het betreffende prikje precies bepaald worden; deze begeleiding is echter niet altijd noodzakelijk. Het wegspuiten van hiervoor geschikte spataders geeft bij 80 tot 97% van de behandelingen een goed resultaat. ¹
2. Operatieve vormen van behandeling
Plaatselijk onderbinden (crossectomie)
Wanneer de klep in de lies of knieholte niet goed meer functioneert, kan met een kleine snede in de lies of in de knieholte de verbinding van de oppervlakkige stamader met de grote beenader worden opgeheven. Ook andere zijverbindingen met de oppervlakkige stamader worden dan opgeheven.
Strippen van spataderen
Wanneer er meerdere insufficiënte kleppen zijn in de oppervlakkige stamader, wordt deze stamader meestal weggehaald. In de lies en/of knie wordt dezelfde procedure uitgevoerd, zoals hierboven beschreven. Daarna wordt via een kleine snede onder de knie of bij de enkel met een speciaal instrument (de stripper) de ader uit het been verwijderd. In het gebied waar de spatader heeft gezeten, ontstaat vaak een bloeduitstorting. Deze bloeduitstorting trekt in de loop van een aantal weken vanzelf weg onder het dragen van een steunkous. Bij uitgebreide spatadervorming kunnen tijdens dezelfde ingreep de overige uitgezette zijaderen via kleine sneetjes onderhuids verwijderd worden (flebectomie volgens Müller, zie verder).
Na de behandeling is het noodzakelijk gedurende minstens een week, meestal enkele weken, een aangemeten elastische kous te dragen. De stripoperatie wordt doorgaans verricht onder een ruggenprikverdoving. Van de patiënten die een strip van de grote spataders ondergaan, is 90% langere tijd klachtenvrij. ²
EndoVeneuze Lasertherapie (EVLT)
De endoveneuze lasertherapie is een belangrijke ontwikkeling op het gebied van spataderbehandelingen. Deze behandeling wordt inmiddels beschouwd als de gouden standaard voor de behandeling van lekkende stamaderen. Met deze behandeling is het niet meer nodig de hele spatader uit het been te strippen, maar wordt hij op elegante wijze van binnenuit dichtgelaserd. Het grote voordeel is dat er geen narcose nodig is, want de te behandelen spataderen kunnen met lokale verdoving worden behandeld. Via een punctie ter hoogte van de knie wordt een dunne laserdraad in het bloedvat opgeschoven. Vervolgens wordt lokale verdoving rondom het bloedvat aangebracht. Deze dient ook als isolerende laag, aangezien de laserprocedure opwarming van de weefsels veroorzaakt. Met behulp van de warmte van het laserlicht wordt het bloedvat gesloten. Vervolgens worden de resten van het uitgeschakelde bloedvat door het lichaam opgeruimd. U kunt deze ingreep bekijken op www.spatadervrij.nl. Na de EVLT procedure is het mogelijk dat u een trekkend gevoel heeft in het behandelde gebied gedurende één à twee weken en roodheid ter hoogte van de behandelde ader, u krijgt hiervoor pijnstillers mee.
Na behandeling door een chirurg: draagt u gedurende de eerste 48 uur een elastische kous. Indien ook flebectomie volgens Muller gebeurt, dient de steunkous een kleine week dag en nacht gedragen te worden.
Bij endoveneuze lasertherapie zijn 98% van de patiënten 14 maanden na de ingreep nog steeds klachtenvrij. ³
Flebectomie volgens Müller
Bij deze ingreep halen we onder plaatselijke verdoving enkele spatadertjes weg via kleine (3 mm) sneetjes, bijvoorbeeld rond de enkel of op het scheenbeen. Deze behandeling vindt plaats op de poliklinische operatiekamer. Om nabloeding te voorkomen krijgt u na de behandeling een dubbele compressiekous, waarvan er één ‘s nachts verwijderd mag worden. Deze behandeling wordt niet vergoed als aparte ingreep, maar wordt vaak gecombineerd met een strip of EVLT (zie hierboven).
Dagbehandeling of korte opname
Afhankelijk van de uitgebreidheid van de operatieve behandeling van spataders vindt de operatie ambulant (u blijft enkele uren) plaats of in dagbehandeling (u blijft een halve dag). De operatie wordt verricht onder lokale verdoving, ruggenprik of algehele anesthesie (verdoving).
Gebeurt de procedure onder lokale verdoving, dan hoeft u vooraf niet naar het preoperatief spreekuur bij de anesthesist. Indien de ingreep onder ruggenprik of algehele narcose zal plaatsvinden, is dit WEL nodig. Het POS kan vaak telefonisch afgehandeld worden.
Mogelijke complicaties
Bij sclerotherapie geeft de ingespoten vloeistof in de ader een reactie, maar zijn er verder weinig bijwerkingen voor de rest van het lichaam. Een hoogst enkele keer komt er een overgevoeligheidsreactie (allergie) voor. Sclerotherapie kan soms een bruine verkleuring van de huid geven. Deze trekt niet altijd weg. Het komt wel eens voor dat de injectievloeistof naast het bloedvat terecht komt. Het is dan mogelijk dat de huid ter plaatse stuk gaat.
Geen enkele ingreep is vrij van de kans op complicaties. Zo zijn er bij de operatieve behandeling van spataderen de normale risico’s op complicaties van een operatie, zoals trombose, nabloeding, wondinfectie. Het optreden van een bloeduitstorting komt vaak voor na een stripoperatie. Het kan wat hinderlijk zijn, maar is meestal niet ernstig en het trekt doorgaans in de loop van enkele weken vanzelf weer weg. Echte nabloedingen komen weinig voor. Ook het risico op infectie is niet groot. Wanneer de stamader moet worden weggehaald, kan dat een enkele keer gepaard gaan met een letsel aan een begeleidende zenuw, die pal naast het bloedvat loopt. Dat kan dan nabij de voet een wat doof gevoel tot gevolg hebben, soms tijdelijk, soms blijvend.
Bewegen is goed, maar ‘alles met mate’. Vermijd de eerste week na de ingreep intensieve sporten zoals wielrennen of hardlopen. Hierna mag u weer uw normale activiteiten hervatten.
Na de behandeling
Na een operatieve behandeling en na het wegspuiten van spataderen leggen we een drukverband, elastische windsel en/of steunkousen om het been aan. Dit moet ervoor zorgen, dat de vorming van bloeduitstortingen beperkt blijft en dat de spataderen worden dichtgedrukt.
Meestal adviseren we om een dergelijk verband of windsel een aantal dagen doorlopend te dragen (ook ‘s nachts). Daarna kunt u de elastische kous of windsel alleen overdag dragen gedurende drie weken. We raden aan om de kous (of windsel) overdag aan te doen en ‘s avonds voor het naar bed gaan weer uit te doen. Meestal kunt u na twee dagen wel weer even zonder kousen onder de douche. Na het douchen zo snel mogelijk de kousen aan doen. Veel lopen is goed en dat mag al zo snel mogelijk na de behandeling. Lang staan moet u vermijden. Wanneer u zit, is het verstandig de benen hoog te houden en/of te bewegen. De hechtingen – indien van toepassing – kunnen na ongeveer 10 dagen worden verwijderd, afhankelijk van de plaats waar de hechtingen zitten.
Wordt de behandeling vergoed?
Uw zorgverzekeraar vergoedt geen behandeling die niet medisch noodzakelijk is. Door het klinisch onderzoek en het duplexonderzoek bepaalt de arts of een behandeling medisch noodzakelijk is. De arts is hierbij gebonden aan landelijke medische richtlijnen én aan regelgevingen van de zorgverzekeraars. De arts zal u hierover informeren voordat hij of zij de therapie start.
Met een verwijsbrief van uw huisarts wordt het eerste consult en het duplexonderzoek wel vanuit de basisverzekering vergoed. Houd er echter rekening mee dat dit ten koste gaat van uw eigen risico.
De kostprijs van een sclerotherapiebehandeling die niet door de zorgverzekeraar wordt vergoed, bedraagt 140 euro per behandeling. Afhankelijk van de uitgebreidheid zijn er soms 2 à 3 behandelingen nodig.
Vragen
Heeft u nog vragen, stel ze gerust aan uw behandelend dermatoloog of chirurg. Bij dringende vragen of problemen vóór uw behandeling kunt u zich het beste wenden tot de afdeling waar de behandeling plaats moet vinden. Wanneer zich thuis na de operatie problemen voordoen, neem dan contact op met de huisarts of het ziekenhuis.
- Telefoon dermatologie: 0115-688106
- Telefoon chirurgie: 0115-688006
Patiëntenvereniging
Er is een ‘Vereniging van Vaatpatiënten’ die o.a. de belangen behartigt van patiënten met spataderen. Het adres is: Vereniging van Vaatpatiënten, Postbus 123, 3980 CC Bunnik.
Tel: 030 659 4651
Of via verschillende websites:
- www.zorgsaam.org/dermatologie/spataderstraat
- www.hartenvaatgroep.nl
- www.keurmerk.ziekenhuis.nl onder filmpjes-heelkunde
- www.vaatpatiënt.nl
Tot slot
Vindt u dat bepaalde informatie ontbreekt of onduidelijk is dan vernemen wij dat graag van u.
Referenties
¹ Bron: Fruliniea: High production of endothelinaftherfoamclerotherapy: a new pathogenetic hypothesis formeurologicalandvisualdisstrubancesaftersclerotherapy. Phlebologt 2011; 26:203-8
² Bron: Wakefield TW, et.al (2010) Vaaricose veins section of Veins andlymphatics. In GM Doheerty,ed. CurrentSurggical Diagnosis and Treatment, 13th ed pp 790-792. New-York: McGraw-Hill Medical. Ook: Holme JB ea (1990) Incidence of lesions of the saphenousnerveafterpartial or complete tripping of the long saphenousvein. Acta ChriScand
³ Bron: Dogonciea: Comparison of 980 nm laser and bare-tip 1470 nm laser andradialfibre in the treatment of greatsaphenousveinvaricosities: a prospectiverandomisedclinical trail. Eur JVascEndovascSurg 2010;40:254-9
Mei 2024

